

نوشته شده توسط : دکتر ستایش
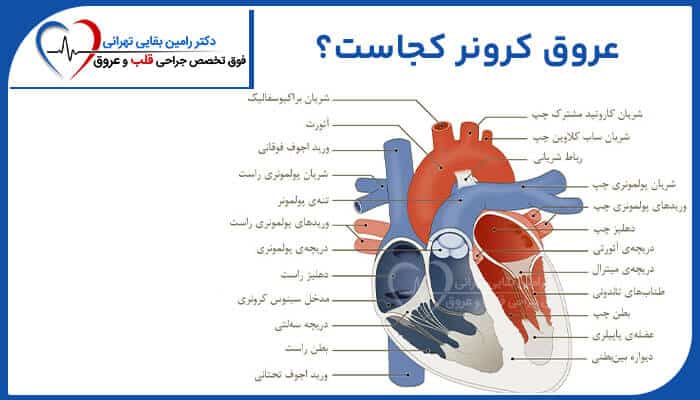
جراحی دریچه قلب-heart valve disease |
||||||||||||||||||||||||||||||||||||||||||||||||||||||

قلب یکی از حساسترین اندامهای بدن است و وقتی پای کودکان به میان میآید هر مشکل قلبی میتواند چالش بزرگی برای والدین و پزشکان باشد.
ناهنجاریهای قلبی در کودکان که بسیاری از آنها مادرزادی هستند نیازمند تشخیص زودهنگام و درمان بهموقع هستند.
در این مقاله به بررسی بیماریهای قلبی کودکان، علائم شایع، روشهای درمانی و جدیدترین متدهای جراحی قلب کودکان میپردازیم.
بیماری قلبی در کودکان معمولاً به دو دسته اصلی تقسیم میشود:
بیماریهای مادرزادی قلب: این دسته، شایعترین نوع بیماریهای قلبی در کودکان است و ناهنجاریهای ساختاری قلب از زمان تولد را شامل میشود.
نمونههایی از آن عبارتند از نقص دیواره بین دهلیز یا بطن (ASD، VSD)، تنگی دریچه ریوی، تترالوژی فالوت، ترانسپوزیشن عروق بزرگ و سندرم هیپوپلازی بطن چپ.
بیماریهای قلبی اکتسابی: برخی از کودکان در اثر عفونتها یا بیماریهای دیگر، مانند تب روماتیسمی یا بیماری کاوازاکی، به بیماری قلبی مبتلا میشوند.
شناخت علائم بیماری قلبی در کودکان برای تشخیص سریع بسیار حیاتی است. برخی از علائم رایج عبارتند از:
در مواردی ممکن است کودک هیچ علامت واضحی نداشته باشد و مشکل تنها با معاینه یا اکوی قلبی مشخص شود.
درمان بیماری قلبی در کودکان به نوع و شدت نقص بستگی دارد. برخی از روشهای درمانی شامل موارد زیر است:
1. درمان دارویی
برای نوزادان و کودکانی که هنوز به جراحی نیاز ندارند یا برای بهبود عملکرد قلب پس از جراحی از داروهایی مانند دیورتیکها، مهارکنندههای ACE و داروهای ضد ضربان قلب استفاده میشود.
2. مداخلات غیرجراحی (کاتتر درمانی)
در برخی نقصهای ساختاری کوچک یا دریچهای استفاده از کاتتر قلبی از طریق رگها، بدون نیاز به جراحی باز، میتواند مشکل را برطرف کند. این روش کمتهاجمی و مناسب برای موارد خاص است.
3. جراحی قلب بسته
در بعضی موارد اصلاح نقص قلبی بدون استفاده از دستگاه قلب-ریه و بدون باز کردن کامل قفسه سینه انجام میشود، مثل بستن PDA (مجرای شریانی باز).
4. جراحی قلب باز
در موارد جدی و پیچیده جراح باید قلب را بهصورت کامل باز کرده و ناهنجاری را بهصورت مستقیم اصلاح کند. این روش شامل استفاده از دستگاه بایپس قلبی-ریوی است و نیازمند تخصص و تجهیزات پیشرفته میباشد.
پیشرفت علم پزشکی باعث شده تا جراحیهای قلب کودکان بسیار دقیقتر، کمخطرتر و موفقتر از گذشته انجام شود. برخی از جدیدترین متدها عبارتند از:
1. جراحیهای هیبریدی
این روش ترکیبی از جراحی باز و مداخلات کاتتری است. در کودکانی که شرایط جسمی حساسی دارند، جراحی هیبریدی میتواند جایگزین مطمئنتری نسبت به جراحی کامل باشد.
2. استفاده از فناوری سهبعدی (3D Printing)
با استفاده از پرینتر سهبعدی، پزشکان میتوانند پیش از جراحی، یک مدل دقیق از قلب کودک را بسازند. این کار باعث افزایش دقت عمل و کاهش خطر میشود.
3. روباتیک و جراحی کمتهاجمی
در برخی از مراکز پیشرفته از رباتهای جراح برای انجام دقیقتر و کمتهاجمیتر استفاده میشود. این روشها با برشهای کوچکتر، درد کمتر و دوران نقاهت کوتاهتر همراه هستند.
4. درمانهای مرحلهای (Stage Repair)
برای برخی ناهنجاریهای پیچیده مانند سندرم هیپوپلازی قلب چپ، درمان طی چند مرحله در سالهای ابتدایی زندگی کودک انجام میشود.
روشهایی مانند Norwood، Glenn و Fontan از جمله این مراحل هستند.
پس از جراحی قلب در کودکان آنها نیاز به مراقبتهای ویژه در بخش ICU دارند. پس از مرخصی از بیمارستان پیگیری منظم با پزشک قلب، بررسی رشد جسمی و ذهنی و رعایت تغذیه مناسب نقش بسیار مهمی در بهبودی کامل ایفا میکند.
نتیجهگیری
بیماریهای قلبی در کودکان میتوانند پیچیده و نگرانکننده باشند. خوشبختانه پیشرفتهای گسترده در روشهای تشخیص و درمان بهویژه در حوزه جراحی قلب کودکان امید تازهای برای خانوادهها و تیمهای پزشکی به ارمغان آورده است.
با شناخت علائم اولیه، مراجعه زودهنگام و بهرهمندی از تکنولوژیهای روز، کودکان بسیاری میتوانند زندگی سالم و پویایی را تجربه کنند.
دکتر رامین بقایی تهرانی یکی از بهترین و ماهرترین پزشکان جراحی فوق تخصصصی قلب و عروق بزرگسالان و کودکان در تهران هستند. ایشان فارغ التحصیل پزشکی عمومی و جراحی عمومی از دانشگاه تهران و فارغ التحصیل جراحی قلب از دانشگاه ایران میباشد.
خدمات دکتر رامین بقایی
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/

جراحی قلب یک عمل جراحی برای اصلاح یا بهبود عملکرد قلب شما است. می تواند مشکلاتی را که با آنها متولد شده اید یا مشکلاتی که در طول زمان ایجاد می کنید اصلاح کند.
اینها می توانند از مشکلات ساختاری یا ریتم قلب گرفته تا انسداد متغیر باشند. نوع جراحی شما بستگی به مشکل شما دارد.
جراحی قلب هر عمل جراحی است که قلب شما یا رگ های خونی متصل به قلب را درگیر می کند. جراحی قلب پیچیده است و به تخصص جراحان قلب نیاز دارد.
این یک رویداد مهم است که میتواند عملکرد قلب و گردش خون را بهبود بخشد و به شما روحیه جدیدی بدهد.
جراحی قلب می تواند مشکلاتی را که با آن متولد شده اید (بیماری مادرزادی قلب) اصلاح کند. همچنین می تواند مشکلاتی را که در مراحل بعدی زندگی ایجاد می شود، ترمیم کند.
نوع جراحی قلب شما به مشکل اساسی یا ترکیبی از مشکلات بستگی دارد. نام های دیگر جراحی قلب عبارتند از:
افرادی که دارای مشکلات قلبی هستند به جراحی قلب نیاز دارند:
معمولاً پزشک شما از قبل برای جراحی قلب برنامه ریزی می کند. این زمانی اتفاق می افتد که معمولاً متخصص قلب شما مشکلی را در قلب شما تشخیص دهد و جراحی بهترین یا تنها راه برای رفع آن است.
در مواقع دیگر، جراحی قلب یک درمان اورژانسی است که زمانی انجام می شود که انتظارش را ندارید. این می تواند در صورت حمله قلبی یا اگر یک ارائه دهنده انسداد شدیدی پیدا کند که شما را در معرض خطر فوری قرار می دهد، این اتفاق می افتد.
بسته به مشکل ممکن است نیازی به جراحی نداشته باشید. فناوری راههای نوآورانهای را برای مدیریت بیماریهای قلبی در اختیار ما قرار میدهد.
به عنوان مثال، روش هایی مانند مداخله عروق کرونر از راه پوست (PCI) و ترمیم آنوریسم اندوواسکولار (EVAR) زمان شما را در بیمارستان کاهش می دهد و بهبودی را آسان تر می کند. آنها به ویژه برای افرادی که در صورت انجام عمل جراحی با خطرات بیشتری مواجه می شوند مفید هستند.
جراحی قلب طیف وسیعی از شرایطی را که بر قلب و عروق خونی متصل به قلب شما تأثیر می گذارد، درمان می کند. می تواند این شرایط را درمان کند:
انواع مختلفی از جراحی قلب وجود دارد. نوع جراحی قلب شما بستگی به شرایطی دارد که دارید. انواع جراحی قلب عبارتند از:
پیوند بای پس عروق کرونر یا CABG بیماری عروق کرونر (CAD) را در یک یا چند شریان کرونری شما درمان می کند. ارائه دهندگان همچنین به این بای پس دو، سه یا چهارگانه می گویند، بسته به اینکه چه تعداد از شریان های کرونر را باید بای پس کنند.
CABG از یک رگ خونی سالم از جای دیگری در بدن شما استفاده می کند تا مسیر جدیدی برای رسیدن خون به قلب شما ایجاد کند.
جراحی دریچه قلب دریچه ای ("دری" که جریان خون شما را مدیریت می کند) را که آنطور که باید کار نمی کند، تعمیر یا جایگزین می کند. این جراحی به دریچه شما اجازه میدهد تا بازتر شود یا محکمتر بسته شود تا خون در جهت درست جریان یابد.
جراحی ترمیم آنوریسم، آنوریسم آئورت را در شکم و قفسه سینه درمان می کند. این جراحی قسمت آسیب دیده آئورت را با پیوند (شریان مصنوعی ساخته شده از نوع خاصی از پارچه) جایگزین می کند.
پیوند یک مسیر جدید و مطمئن برای خون شما ارائه می دهد. جراحی ترمیمی بطن چپ آنوریسم هایی را که معمولاً پس از حمله قلبی در عضله قلب ایجاد می شود، درمان می کند.
جراحی آنوریسم و هرگونه بافت اسکار اطراف آن را از بین می برد. این علائم را کاهش می دهد و به قلب شما اجازه می دهد بهتر پمپاژ کند.
میکتومی سپتال به افرادی که کاردیومیوپاتی هیپرتروفیک دارند کمک می کند. این بیماری باعث ضخیم شدن بیش از حد عضله قلب می شود. معمولاً در سپتوم (دیواره عضلانی که سمت چپ و راست قلب شما را جدا می کند) اتفاق می افتد.
جراحی قسمت کوچکی از سپتوم شما را برمی دارد. این اجازه می دهد تا خون بیشتری از بطن چپ شما به آئورت شما جریان یابد و به تسکین علائم کمک می کند.
جراح می تواند از روش ماز برای درمان فیبریلاسیون دهلیزی (AFib) در طول همان عمل برای مشکل دیگری استفاده کند. در طول یک روش ماز، جراح بافت اسکار را در قلب شما ایجاد می کند تا سیگنال های الکتریکی غیر طبیعی را که باعث AFib می شوند مسدود کند.
سپس قلب شما می تواند به ریتم عادی بازگردد. افراد مبتلا به AFib که به هیچ گونه ترمیم قلب دیگری نیاز ندارند، می توانند یک روش ماز با حداقل تهاجم داشته باشند.
جراحی برای قرار دادن دستگاه قلبی می تواند به افرادی که آریتمی یا نارسایی قلبی دارند کمک کند. انواع مختلفی از دستگاه ها مشکلات خاصی را درمان می کنند، مانند بازگرداندن ریتم طبیعی قلب یا کمک به عملکرد بهتر قلب.
دستگاه ها ممکن است شامل یک ضربان ساز دائمی، یک دفیبریلاتور کاردیوورتر قابل کاشت (ICD)، یک دستگاه کمکی بطن چپ (LVAD) یا یک قلب مصنوعی کامل (TAH) باشند.
جراحی پیوند قلب آخرین راه درمان برای افرادی است که نارسایی قلبی در مرحله نهایی دارند. این شامل جایگزینی قلب شما با قلب اهداکننده است. این یک جراحی نادر است زیرا یافتن قلب اهداکننده سخت است.
به علاوه، این روش بسیار پیچیده است. تنها 150 بیمارستان از بیش از 6000 بیمارستان در ایالات متحده می توانند پیوند قلب انجام دهند.
تعداد جراحی های قلب می تواند در سال متفاوت باشد. در سال 2018، نزدیک به نیم میلیون نفر در ایالات متحده تحت عمل جراحی قلب قرار گرفتند. جراحان با نگاهی به دو عمل جراحی رایج قلب که انجام دادند:
حدود 200000 عمل بای پس عروق کرونر (CABG) در ایالات متحده در سال 2018 انجام شد.
حدود 110000 جراحی دریچه در ایالات متحده در سال 2018. این تعداد شامل روشهای ترمیمی که نیازی به جراحی باز ندارند نمیشود.
همهگیری COVID-19 بر تعداد افرادی که جراحی قلب انجام دادهاند تأثیر گذاشت. میانگین ماهانه در آوریل 2020 50 درصد کاهش یافت. این تعداد همچنان در بقیه سال 2020 کمتر از حد طبیعی بود.
اگرچه بیمارستان ها نیاز داشتند مراقبت های انتخابی را به تعویق بیندازند، اما بسیاری از مردم حتی در صورت داشتن علائم، مراقبت را به تاخیر انداختند.
اگر دریافت مراقبت را به تعویق انداخته اید، با پزشک خود تماس بگیرید و یک قرار ملاقات بگیرید. به خاطر داشته باشید که مشکلات قلبی درمان نشده می تواند بدتر شود و منجر به مشکلات جدی تری در آینده شود.
جراحی قلب یک رویداد تغییر دهنده زندگی برای شما و عزیزانتان است. برای کسب اطلاعات بیشتر در مورد وضعیت خود و جراحی مورد نیاز خود وقت بگذارید. با متخصص قلب خود صحبت کنید و هر سوالی که به ذهنتان می رسد بپرسید.
از درخواست کمک در صورت نیاز نترسید. اگر خانواده و دوستانی در نزدیکی ندارید، با پزشک خود در مورد منابع موجود و گروه های پشتیبانی صحبت کنید.
دکتر رامین بقایی تهرانی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
عضو هیئت علمی دانشگاه
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
خدمات دکتر رامین بقایی
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
پیوند بای پس عروق کرونر شامل گرفتن یک رگ خونی از قسمت دیگری از بدن (معمولاً قفسه سینه، پا یا بازو) و اتصال آن به شریان کرونر در بالا و زیر ناحیه باریک یا انسداد است.
این رگ خونی جدید به عنوان پیوند شناخته می شود. تعداد گرافتهای مورد نیاز به شدت بیماری عروق کرونر قلب و تعداد رگهای خونی کرونری باریک بستگی دارد.
پیوند بای پس عروق کرونر تحت بیهوشی عمومی انجام می شود، به این معنی که در طول عمل بیهوش خواهید شد. معمولا بین 3 تا 6 ساعت طول می کشد.
اکثر افراد پس از انجام پیوند عروق کرونر باید حدود 6 تا 8 روز در بیمارستان بمانند.
معمولاً حدود 6 تا 8 هفته پس از عمل باید یک قرار ملاقات بعدی داشته باشید.
بهبودی زمان می برد و همه با سرعت های کمی متفاوت بهبود می یابند.
به طور کلی، شما باید بعد از 1 روز روی صندلی بنشینید، بعد از 3 روز راه بروید و بعد از 5 یا 6 روز از پله ها بالا و پایین بروید.
پس از حدود 6 هفته باید بتوانید به بیشتر فعالیت های عادی خود از جمله کار، رانندگی و رابطه جنسی بازگردید. اگر کار بدنی سنگینی دارید، ممکن است لازم باشد مدت بیشتری از کار دور بمانید.
اکثر افراد در عرض 12 هفته بهبودی کامل پیدا می کنند.
مانند همه انواع جراحی، پیوند بای پس عروق کرونر خطر عوارض دارد.
این موارد معمولاً جزئی و قابل درمان هستند، مانند ضربان قلب نامنظم یا عفونت زخم، اما خطر عوارض جدی مانند سکته مغزی یا حمله قلبی نیز وجود دارد
پس از انجام پیوند عروق کرونر، اکثر افراد بهبود قابل توجهی را در علائمی مانند تنگی نفس و درد قفسه سینه تجربه خواهند کرد و خطر حمله قلبی آنها کاهش می یابد.
اما پیوند بای پس عروق کرونر درمانی برای بیماری عروق کرونر قلب نیست.
اگر تغییری در سبک زندگی ایجاد نکنید، مانند رژیم غذایی سالم و ورزش منظم، شریان های پیوند شده شما نیز در نهایت سفت و باریک می شوند.
گاهی اوقات، پیوند بای پس عروق کرونر ممکن است نیاز به تکرار داشته باشد یا ممکن است نیاز به روشی برای گشاد کردن عروق خود با استفاده از یک بالون کوچک و لوله ای به نام استنت (آنژیوپلاستی کرونر) داشته باشید.
آنژیوپلاستی عروق کرونر جایگزین اصلی پیوند بای پس عروق کرونر است.
این یک عمل جراحی کمتر تهاجمی است که در آن یک لوله پلاستیکی طولانی، منعطف و توخالی به نام کاتتر در رگ خونی بازو یا کشاله ران شما قرار می گیرد.
نوک کاتتر تحت اشعه ایکس به شریان هایی که قلب شما را تامین می کنند هدایت می شود، تا جایی که باریک شدن شریان رخ داده است.
سپس یک بالون متصل به کاتتر برای گشاد شدن شریان باد می شود و یک لوله فلزی کوچک به نام استنت اغلب برای کمک به باز نگه داشتن شریان استفاده می شود.
معمولاً بهبودی پس از آنژیوپلاستی کرونری نسبت به پیوند بای پس عروق کرونر زمان کمتری دارد، اما احتمال بیشتری وجود دارد که این روش نیاز به تکرار داشته باشد.
همچنین، اگر چندین شریان کرونری مسدود و باریک شده باشند یا ساختار عروق خونی نزدیک قلب شما غیرطبیعی باشد، ممکن است آنژیوپلاستی عروق کرونر توصیه نشود.
CABG یک جراحی بزرگ است، به این معنی که برخی از خطرات و عوارض بالقوه وجود دارد. در حالی که بیشتر این خطرات و عوارض قابل اجتناب یا درمان هستند، هنوز درک آنها مهم است. خطرات احتمالی عبارتند از:
ریتم نامنظم قلب (آریتمی). شایع ترین آریتمی بعد از CABG فیبریلاسیون دهلیزی است که باعث افزایش خطر سکته می شود. خوشبختانه، معمولاً فقط یک نگرانی موقتی است.
خون ریزی. این یک خطر برای هر جراحی بزرگ است. برای جلوگیری از این امر، افرادی که داروهای رقیق کننده خون مصرف می کنند، باید قبل از جراحی، مصرف آنها را (با راهنمایی و نظارت پزشک خود) متوقف کنند.
عفونت ها. یکی دیگر از عوارض احتمالی جراحی عفونت است. هنگامی که عفونت ها در سراسر بدن شما پخش می شوند، می توانند باعث سپسیس شوند که یک واکنش بیش از حد تهدید کننده زندگی سیستم ایمنی شما است.
سپسیس یک اورژانس پزشکی است و داشتن دو یا چند مورد از علائم آن (ضربان قلب سریع، تب، لرز، گیجی، تنفس سریع یا گیجی) باید به اندازه حمله قلبی یا سکته خطرناک در نظر گرفته شود.
خوشبختانه، عفونت های عمده بعد از CABG به لطف مراقبت های جراحی و تکنیک های بهبود یافته نادر است.
گیجی یا هذیان. اینها علائمی مانند بی قراری، مشکل در تفکر واضح، مشکلات حافظه یا رفتار غیرمعمول شخصی (جایی که به نظر می رسد یک فرد متفاوت است) ایجاد می کنند.
مشکلات کلیوی.
سکته.
حمله قلبی.
شما باید طبق توصیههای پزشکی پس از عمل به پزشک خود مراجعه کنید. آنها ویزیت های بعدی را برنامه ریزی می کنند تا بتوانند عملکرد قلب شما را بررسی کنند، بخیه ها یا منگنه های باقی مانده را بردارند و مطمئن شوند که زخم های شما به خوبی بهبود می یابند.
در طول بهبودی خود، همچنین باید از راهنمایی های پزشک خود در مورد موارد زیر پیروی کنید:
داروهای خود را مصرف کنید. این یک بخش اساسی از بهبودی شما است و بسیار مهم است که داروها را دقیقاً همانطور که ارائه دهنده شما آنها را تجویز کرده است مصرف کنید.
اگر در مورد نحوه مصرف یا نگهداری داروهای خود سوالی دارید، باید در اسرع وقت این سوالات را از ارائه دهنده خود بپرسید.
به توانبخشی قلب بروید. این برنامه ها می توانند تفاوت بزرگی در بهبودی کلی شما و احساس شما پس از عمل ایجاد کنند.
از آنجا که آنها از نظر پزشکی تحت نظر هستند و توسط متخصصان پزشکی آموزش دیده کار می کنند، آنها همچنین می توانند به تشخیص هر گونه مشکل بالقوه یا علائم هشدار دهنده زودتر کمک کنند.
مراقب سلامت روان خود باشید. افرادی که تحت CABG قرار می گیرند ممکن است مشکلات سلامت روانی مانند اضطراب یا افسردگی را تجربه کنند.
اینها طبیعی هستند و جای شرمندگی ندارند. صحبت با متخصصان بهداشت روان در مورد این مسائل به همان اندازه مهم است که به یک ارائه دهنده در مورد مشکلات قلبی خود مراجعه کنید.
تغییراتی در سبک زندگی ایجاد کنید. اگرچه CABG می تواند جریان خون را بازیابی کند، مسائلی که باعث شده شما به CABG نیاز داشته باشید هنوز هم می تواند دوباره اتفاق بیفتد.
پیروی از راهنمایی های ارائه دهنده مراقبت های بهداشتی در مورد بهبود سبک زندگی، از جمله رژیم غذایی و میزان ورزش، مهم است. بهبود سبک زندگی می تواند به شما کمک کند از عوارض بعدی در آینده جلوگیری کنید.
در صورت داشتن هر یک از موارد زیر باید فوراً به بیمارستان مراجعه کنید:
بای پس بیماری عروق کرونر جراحی است که می تواند تفاوت زیادی در احساس شما و طول کلی و کیفیت زندگی شما ایجاد کند. همچنین این یک روش بزرگ است و طبیعی است که در مورد انجام این جراحی نگران یا مضطرب باشید.
مشورت با پزشک مهم است زیرا آنها می توانند اطلاعات و منابعی را در اختیار شما قرار دهند که می تواند به شما در درک بهتر آنچه اتفاق می افتد کمک کند.
آنها همچنین می توانند شما را راهنمایی کنند که چه کاری می توانید انجام دهید تا به خودتان کمک کنید تا از عوارض جلوگیری کنید و بهترین نتیجه ممکن را داشته باشید.
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/

جراحان قلب کودکان نقایص پیچیده مادرزادی قلب را در نوزادان، کودکان و نوجوانان و همچنین بزرگسالان درمان می کنند. نقایص مادرزادی قلب با انواع بیماری های قلبی که در بین بزرگسالان رایج است بسیار متفاوت است. ترمیم قلب در بدن های کوچک یک چالش مضاعف است.
اگر کودک شما برای ترمیم مشکل قلبی نیاز به جراحی دارد، جراح قلب کودکان دانش و تجربه لازم برای درمان کودک شما را دارد. جراحان قلب کودکان مراقبتهای ویژهای را برای رفع مشکلات قلبی مادرزادی (موجود در بدو تولد) و اکتسابی در کودکان ارائه میکنند.
بیماری قلبی عروقی یکی از علل اصلی مرگ و میر در افراد مبتلا به سندرم داون است. بیماری مادرزادی قلب شایع ترین بیماری قلبی عروقی در این گروه است که در 50 درصد افراد مبتلا به سندرم داون وجود دارد و منجر به پیامدهای ضعیف می شود. عوامل دیگری که به پیامدهای قلبی عروقی کمک می کنند عبارتند از فشار خون ریوی. بیماری های ریوی، غدد درون ریز و متابولیک همزمان؛ و عوامل خطر برای بیماری آترواسکلروتیک.
علاوه بر این، تفاوت در مراقبت های قلبی عروقی افراد مبتلا به سندرم داون در مقایسه با جمعیت عمومی، که در مناطق جغرافیایی و سیستم های مراقبت بهداشتی مختلف متفاوت است، بیشتر به مرگ و میر قلبی عروقی کمک می کند. این موضوع اغلب توسط جامعه پزشکی گسترده تر نادیده گرفته می شود.
این بررسی بر تشخیص، شیوع و مدیریت بیماری قلبی عروقی در افراد مبتلا به سندرم داون متمرکز است و شواهد موجود را در 10 حوزه کلیدی مرتبط با سندرم داون و بیماری قلبی، از تشخیص قبل از تولد تا تفاوت در مراقبت در زمینههای در دسترس بودن منابع مختلف، خلاصه میکند.
همه متخصصان و پزشکان غیرمتخصصی که از افراد مبتلا به سندرم داون مراقبت می کنند باید از بهترین عملکرد بالینی در تمام جنبه های مراقبت از این جمعیت متمایز آگاه باشند.
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
عضو هیئت علمی دانشگاه

شما کاربران گرامی می توانید از طریق شماره تماس های درج شده در وبسایت و یا از طریق فرم های تماس با ما در وبسایت با ایشان در تماس باشید.
شماره تماس با ما: ۸۸۶۷۰۳۵۰-۰۲۱
شماره تماس منشی : ۰۹۰۱۳۰۵۰۶۸۴
منبع: https://dr-baghaei.com/

مطالعه جدید اثربخشی جراحی دریچه قلب را تاييد می کند. حدود 24 میلیون نفر در سراسر جهان به نوعی بیماری دریچه قلب به نام نارسایی میترال مبتلا هستند. پزشکان معمولاً برای درمان نارسایی میترال به جراحی یا روشی کمتر تهاجمی روی می آورند.
محققان دانشگاه ویرجینیای غربی گزارش دادند که میزان ترمیم موفقیت آمیز در ایالات متحده بیش از 90٪ و خطر مرگ و میر پس از جراحی برای اکثر افراد کمتر از 1٪ بود.
دانشمندان قصد دارند از این یافته ها برای ایجاد یک ماشین محاسبه گر آنلاین احتمال خطرات عمل استفاده کنند تا به پزشکان کمک کند تا نتایج 30 روزه را بر اساس شرایط سلامتی بیمار پیش بینی کنند.
دریچه میترال یکی از چهار دریچه قلب است. در سمت چپ قلب بین اتاقک قلب چپ بالا و اتاق قلب چپ پایین قرار دارد که به عنوان دهلیز چپ و بطن چپ نیز شناخته می شود.
این دریچه قلب وظیفه اطمینان از جریان خون در جهت رو به جلو بین دهلیز چپ به داخل بطن چپ است. همچنین مطمئن می شود که خون به سمت عقب جریان نمی یابد.
گاهی اوقات ممکن است دریچه میترال به دلیل افزایش سن یا بیماری های خاص مانند فشار خون بالا و بیماری عروق کرونر قلب آسیب ببیند.
اگر دریچه میترال به درستی بسته نشود، خون می تواند از بطن چپ به سمت عقب به دهلیز چپ جریان یابد. جریان خون به عقب میزان جریان خون در بدن را کاهش می دهد و باعث می شود قلب مجبور به پمپاژ شدیدتر شود.
این می تواند منجر به مشکلات سلامتی، از جمله آریتمی، نارسایی احتقانی قلب، و اندوکاردیت عفونی شود که در آن پوشش داخلی اتاق ها و دریچه های قلب عفونی می شود.
سه نوع اصلی بیماری دریچه میترال وجود دارد:
نارسایی میترال در صورتی رخ می دهد که دریچه میترال به درستی بسته نشود و اجازه دهد خون از طریق دریچه به داخل بطن چپ نشت کند.
علائم نارسایی میترال عبارتند از:
پزشکان از آزمایشهای مختلفی برای تعیین اینکه آیا فرد مبتلا به بیماری دریچه میترال است، از جمله عکسبرداری با اشعه ایکس، اکوکاردیوگرام و نوار قلب استفاده میکنند.
درمان نارسایی میترال شامل داروهای خاصی مانند رقیق کننده های خون و مسدود کننده های بتا و به طور بالقوه ترمیم فیزیکی دریچه میترال است.
اگر فرد مبتلا به نارسایی میترال نیاز به ترمیم فیزیکی دریچه میترال داشته باشد، این ممکن است از طریق جراحی دریچه های قلب یا از طریق یک روش کمتر تهاجمی به نام ترمیم لبه به لبه ترانس کاتتر (TEER) انجام شود، بسته به عوامل خطر فرد.
دکتر Vinay Badhwar، استاد جراحی قلب و عروق و قفسه سینه در دانشگاه ویرجینیای غربی و نویسنده اصلی این مقاله توضیح داد: "ترمیم جراحی میترال یا از طریق استرنوتومی یا با افزایش فرکانس، به صورت رباتیک از طریق یک برش کوچک 3 سانتی متری در قفسه سینه سمت راست انجام می شود."
بدوار به مدیکال نیوز تودی گفت: «ترمیم مستقیم جراحی نارسایی میترال شامل درمان دقیق آسیب شناسی برگچه و قرار دادن یک حلقه یا باند برای پشتیبانی از ترمیم دریچه و جلوگیری از گشاد شدن دریچه در آینده، معروف به آنولوپلاستی است.
او گفت: "این یک پل بافتی ایجاد می کند که به کاهش نارسایی میترال کمک می کند، اما شامل آنولوپلاستی نمی شود." TEER یک گزینه بسیار ارزشمند برای بیمارانی است که ریسک جراحی بالایی دارند.
در دسترس بودن این دستگاه ها - در حال حاضر دو دستگاه که مورد تایید FDA هستند - پیشنهاد به بیمارانی را که ممکن است مسن یا در معرض خطر غیرقابل جراحی باشند، افزایش می دهد تا بتوانیم درمانی را ارائه دهیم که ممکن است MR را کاهش دهد و به طور بالقوه کیفیت زندگی را بهبود بخشد.
برخی از نقایص دریچه قلب مادرزادی هستند. به عنوان مثال، یک دریچه آئورت طبیعی دارای سه لت است، اما یک دریچه آئورت دو لختی تنها دارای دو لت است. این مورد برای 1-2٪ از جمعیت است.
آترزی ریوی یکی دیگر از نقص های مادرزادی قلب است که مانع از باز شدن دریچه ریوی می شود و اجازه نمی دهد خون برای اکسیژن به ریه ها برسد. این ناهنجاری به مدت کوتاهی پس از تولد برای زنده ماندن نیاز به ترمیم جراحی دارد.
سایر عوامل احتمالی در ایجاد HVD عبارتند از:
علائم می تواند مشابه سایر بیماری های قلبی باشد، بنابراین ضروری است که با ارائه دهنده مراقبت های بهداشتی خود در مورد هر گونه تغییر جدید یا نگران کننده در سلامت خود مشورت کنید.
علائم HVD معمولی عبارتند از:
درمان بستگی به این دارد که دریچه شما چقدر آسیب دیده است و آیا علائم دارید. گاهی اوقات اگر دریچه ای به شدت بیمار باشد، تغییر شیوه زندگی و مصرف داروها کافی نیست.
زمانی که جراحی توصیه می شود، سن بیمار نقش کلیدی در فرآیند تصمیم گیری در مورد نوع تعویض دریچه و رویکردی که باید اتخاذ شود، ایفا می کند.
انجمن قلب آمریکا و کالج قلب آمریکا توصیه می کند که افراد زیر 50 سال از دریچه مکانیکی (فلزی) و افراد بالای 70 سال یک دریچه بیوپروستتیک (بافتی) دریافت کنند.
جوان ترها از یک دريچه مکانیکی بهره مند می شوند که می تواند تا پایان عمر آنها دوام بیاورد. با این حال، آنها باید از رقیق کننده های خون مادام العمر استفاده کنند تا از تشکیل لخته در دستگاه خود جلوگیری کنند. همچنین خطر عفونت بیشتر است.
دریچههای بیوپروستتیک (بافت قلب خوک یا گاوی) اغلب در افراد مسن کاشته میشوند، زیرا مزایای همودینامیک نسبت به دریچههای مکانیکی نشان دادهاند و معمولاً نیازی به رقیقکنندههای خون مادامالعمر ندارند.
متأسفانه، آنها به مرور زمان تخریب می شوند و طول عمر کمتری در حدود 10 تا 20 سال دارند. بنابراین، هنگامی که در افراد مسن استفاده می شود، به طور بالقوه می توانند بقیه عمر خود را ادامه دهند. هیچ راهنمایی خاصی برای داوطلبان جراحی بین 50 تا 70 سال وجود ندارد.
عوامل زیادی توسط تیم جراحی در نظر گرفته می شود. اگر HVD درمان نشود و شدید شود، می تواند منجر به نارسایی قلبی، لخته شدن خون، سکته مغزی یا مرگ شود.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
تلفن: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
پیوند قلب جراحی است که قلب شما را با پیوندی از اهداکننده عضو جایگزین می کند. این تنها زمانی استفاده می شود که برای زنده ماندن بدون پیوند بسیار بیمار هستید. به لطف پیشرفت های پزشکی، پیوند قلب از میزان موفقیت بالایی برخوردار است. افراد پس از دریافت قلب جدید خود سال ها یا حتی دهه ها زندگی می کنند.
پیوند قلب آخرین راه درمان برای افرادی است که نارسایی قلبی در مرحله نهایی دارند. این بدان معناست که قلب شما آسیب یا ضعف دائمی دارد که مانع از پمپاژ خون کافی به بدن شما می شود. این نوع نارسایی قلبی می تواند به دلایل مختلفی رخ دهد. اکثر افرادی که نیاز به پیوند قلب دارند یکی از شرایط زیر را دارند:
کاردیومیوپاتی. این به هر بیماری اشاره دارد که به عضله قلب شما آسیب می رساند (کاردیو = قلب، myo- = عضله، پاتی = بیماری). علل شامل عفونت ها و بیماری های ژنتیکی است. گاهی اوقات، علت نامشخص (ایدیوپاتیک) حتی پس از آزمایش های گسترده است.
بیماری عروق کرونر. انسداد شریانهای قلب میتواند منجر به حملات قلبی شود که آسیبهای جبرانناپذیری به قلب شما وارد میکند.
بیماری قلبی مادرزادی. بیماری مادرزادی قلب یک نقص در ساختار قلب است که شما با آن متولد شده اید. برخی از اشکال بیماری مادرزادی قلبی می تواند منجر به نارسایی قلبی در مرحله نهایی شود که ممکن است نیاز به پیوند قلب داشته باشد.
بیماری دریچه ای قلب. اینها شرایطی هستند که به دریچه های قلب شما آسیب می رسانند.
پیوند قلب برای کودکان و بزرگسالان تا سن 70 سالگی و در برخی موارد تا سن 75 سالگی امکان پذیر است.
پیوند قلب به دو دلیل غیر معمول است:
کمبود قلب اهداکننده پیوند قلب نیاز به اهداکننده دارد و اهداکنندگان با کمبود مواجه هستند. به علاوه، اهدا کننده و گیرنده باید "همسان" باشند. این بدان معناست که هر دو نفر باید دارای گروه خونی سازگار و اندازه بدن مشابه باشند. بدون این تطابق، سیستم ایمنی گیرنده احتمال بیشتری دارد که قلب اهداکننده را پس بزند.
پیچیدگی پیوند. پیوند قلب جراحی بسیار پیچیده ای است. کمتر از 150 بیمارستان در ایالات متحده (از بیش از 6000 بیمارستان) وجود دارد که این جراحی را انجام می دهند.
ارزیابی پیوند. اهداکنندگان قلب کافی برای ارائه قلب به همه کسانی که به آن نیاز دارند وجود ندارد. بنابراین، ارزیابی تضمین می کند که شما بهترین شانس را برای بهره مندی طولانی مدت از آن دارید. ارزیابی پیوند شما شامل چندین بخش است.
ارائه دهنده مراقبت های بهداشتی شما با اجرای چندین آزمایش مختلف سلامت کلی شما را بررسی می کند. برخی از تستهای ممکن، اما نه همه، در زیر فهرست شدهاند.
آزمایشهای آزمایشگاهی شامل آزمایشهای خون و ادرار است که شما را بررسی میکند:
ترکیب خون. ارائه دهنده شما سطح گلبول های قرمز، پلاکت ها و سایر اجزای خون شما را بررسی می کند. آنها همچنین شیمی خون شما را تجزیه و تحلیل می کنند تا نشانه هایی از شرایط دیگری را که ممکن است بر توانایی شما برای پیوند قلب تأثیر بگذارد، جستجو کنند.
سیستم ایمنی. ارائهدهنده شما از یافتههای تجزیه و تحلیل سیستم ایمنی استفاده میکند تا پیشبینی کند که سیستم ایمنی شما چقدر میتواند یک عضو اهداکننده را تحمل کند.
عملکرد کلیه. آزمایش ادرار نشان می دهد که کلیه های شما چقدر خوب کار می کنند.
استفاده از الکل، تنباکو و مواد مخدر. آزمایش الکل، تنباکو و مواد مخدر بخش مهمی از آمادگی شما است. قبل از پیوند باید از الکل، محصولات تنباکو (از جمله ویپینگ) و داروهای تفریحی (از جمله ماری جوانا) برای مدت طولانی خودداری کنید.

آزمایش های تصویربرداری که ممکن است به آن نیاز داشته باشید عبارتند از:
تست های تشخیصی عملکرد قلب، سیستم تنفسی و گردش خون شما را بررسی می کنند. اینها ممکن است شامل موارد زیر باشد:
آزمایش برای بیماری های خاص نیز امکان پذیر است، به ویژه موارد زیر:
گیرندگان پیوند باید قبل از پیوند در مورد واکسن ها به روز باشند. یک متخصص بیماری های عفونی به این روند کمک می کند.
حدود نیمی از افرادی که پیوند قلب دریافت می کنند بیش از 10 سال پس از عمل زندگی می کنند. پیشرفت در پزشکی و مراقبت از پیوند به این معنی است که افراد بیشتری 20 تا 30 سال یا بیشتر پس از پیوند زندگی می کنند.
دریافت کنندگان پیوند قلب کودکان (کودکان 17 ساله و کمتر) نیز معمولاً نتایج خوبی دارند. حدود 92٪ حداقل یک سال پس از پیوند زندگی می کنند و کمی بیش از 70٪ حداقل 10 سال زندگی می کنند.
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
راه های ارتباط با دکتر بقایی
دکتر بقایی در طول هفته در بیمارستان های ایران مهر، نیکان ، بهمن، محب مهر و مدرس حضور دارند.
ویزیت های دکتر بقایی صبح ها تا ظهر در بیمارستان مدرس و به مدت دو روز در هفته در مطب صورت می گیرد.
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/

جراح قلب جراحی است که در جراحی قلب، دریچهها و ساختارهای آن و رگها و شریانهای مهم نزدیک آن تخصص دارد. جراحان عمومی قلب بر روی تمام اندام های فوقانی شکم از جمله ریه ها، مری و قلب تمرکز می کنند. جراحان قلب فقط با قلب کار می کنند. انباشته شدن کلسترول و پلاک (رسوبات چربی) در شریان هایی که خون را به قلب می برند، می تواند منجر به انسداد شود. هنگامی که انسداد بیش از حد بزرگ شود، انقباض شریان ممکن است منجر به حمله قلبی شود. پزشک مراقبت های اولیه یا متخصص قلب شما ممکن است انسداد را قبل از وقوع حمله قلبی تشخیص دهد. در این صورت ممکن است شما را برای ترمیم عروق به جراح قلب معرفی کنند. با این حال، برخی از افراد در هنگام حمله قلبی متوجه انسداد عروق کرونر می شوند. اگر علائم حمله قلبی را تجربه کردید، فوراً به پزشک مراجعه کنید:
چهار دریچه قلب شما اجازه می دهد تا خون در جهت مناسب جریان یابد و قلب را همانطور که باید کار می کند. با این حال، چندین نوع نقص دریچه قلب وجود دارد که جراح قلب می تواند آنها را اصلاح کند. برخی از این موارد مادرزادی هستند. برخی دیگر ممکن است در بزرگسالی به دلیل عفونت یا سایر مشکلات سلامتی ایجاد شوند. تنگی یک نقص دریچه قلب است که در آن فلپ های دریچه ها سفت می شوند و حتی ممکن است به هم جوش بخورند. این باعث کاهش جریان خون به دلیل باریک شدن دریچه می شود. پرولاپس در دریچه قلب باعث رگورژیتاسیون می شود، به این معنی که مقداری خون پس از رانده شدن از دریچه به عقب نشت می کند. آترزی یک نقص مادرزادی دریچه است که در آن دریچه به صورت یک صفحه پیوسته بدون باز شدن تشکیل می شود.
آنوریسم آئورت تضعیف آئورت است، شریان مهمی که خون را از قلب به بقیه بدن می رساند. باعث ایجاد برآمدگی در شریان می شود که ممکن است منجر به تشریح یا پارگی شود. در دیسکسیون آئورت، خون در بین لایههای ضعیف دیواره شریان نشت میکند. در یک پارگی، آنوریسم می ترکد و خون به بدن نشت می کند. دو نوع آنوریسم آئورت وجود دارد. آنوریسم آئورت شکمی در زیر قفسه سینه رخ می دهد. معمولاً به دلیل سخت شدن شریان ها ایجاد می شود. قفسه سینه در قفسه سینه اتفاق می افتد و معمولاً در اثر فشار خون بالا یا آسیب ایجاد می شود. جراحان قلب می توانند آنوریسم های آئورت را ترمیم کنند، چه تشخیص قبل از واقعه یا بعد از آن اتفاق بیفتد. با این حال، ترمیم پارگی یا تشریح جراحی اورژانسی است. جراحی برای آنوریسم آئورت که هنوز پاره نشده است هنوز فوری است اما می توان برای آینده نزدیک برنامه ریزی کرد.
نارسایی قلبی، که به عنوان نارسایی احتقانی قلب نیز شناخته می شود، دلایل متعددی از جمله فشار خون بالا و انسداد عروق دارد. این ضعف و سفت شدن قلب شماست. ممکن است به تدریج یا ناگهانی بروز کند. درمان نارسایی قلبی به علت آن بستگی دارد. گاهی اوقات، تغییر عوامل سبک زندگی مانند رژیم غذایی و ورزش می تواند نارسایی قلبی را معکوس کند یا علائم را بهبود بخشد. در موارد دیگر، به جراحی قلب نیاز خواهید داشت. متخصص قلب به شما کمک می کند تا تصمیم بگیرید که کدام گزینه های درمانی برای شما بهترین هستند.
ضربان قلب نامنظم زمانی رخ می دهد که در تکانه های الکتریکی که قلب شما را کنترل می کند، اختلال ایجاد شود. این منجر به بال زدن ضربان قلب یا ضربان قلب بسیار آهسته یا خیلی سریع می شود. آریتمی های قلبی همیشه نیاز به جراحی ندارند. در واقع، برخی از موارد ضربان قلب نامنظم اصلاً نیازی به درمان ندارند. با این حال، موارد خاص با کاشت یک ضربان ساز یا دفیبریلاتور قابل کاشت به بهترین شکل درمان می شوند. این دستگاه ها جریان های الکتریکی بدن شما را تنظیم می کنند تا ضربان قلب منظم تری ایجاد کنند.
برای معرفی بهترین جراح قلب و عروق در تهران می توانیم دکتر رامین بقایی را به شما معرفی کنیم. دکتر بقایی با بیش از 20 سال تجربه و بیش از چند هزار مورد جراحی در زمینه جراحی های عروق کرونر، جراحی های آئورت قلبی، جراحی های دریچه های قلبی و… یکی از بهترین و سرشناس ترین جراحان قلب کودکان و بزرگسالان در ایران می باشند. مطب دکتر بقایی بهترین جراح قلب و عروق در تهران، خیابان جردن می باشد. جهت رزرو وقت ومشاوره قلبی با شماره های مطب تماس حاصل فرمایید.
منبع: https://dr-baghaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|